La Hipertensión arterial es una de las enfermedades crónicas más prevalentes a nivel mundial y el principal factor de riesgo modificable para enfermedades cardiovasculares, como infarto, accidente cerebrovascular y falla renal.
Se estima que más de 1,200 millones de personas viven con esta condición, muchas de ellas sin diagnóstico, lo que la convierte en una “enfermedad silenciosa”.
En este artículo de SAHEZ MEDIC, te explicamos de manera detallada su clasificación actual, causas, síntomas, tratamiento y estrategias de prevención basadas en la evidencia más reciente.
¿Qué es la hipertensión arterial?
La hipertensión arterial es una condición en la que la presión de la sangre contra las paredes de las arterias se mantiene elevada de forma persistente.
Se mide mediante dos valores:
- Presión sistólica (PAS): presión cuando el corazón se contrae
- Presión diastólica (PAD): presión cuando el corazón se relaja
Cuando estos valores permanecen elevados, aumentan significativamente los riesgos cardiovasculares.
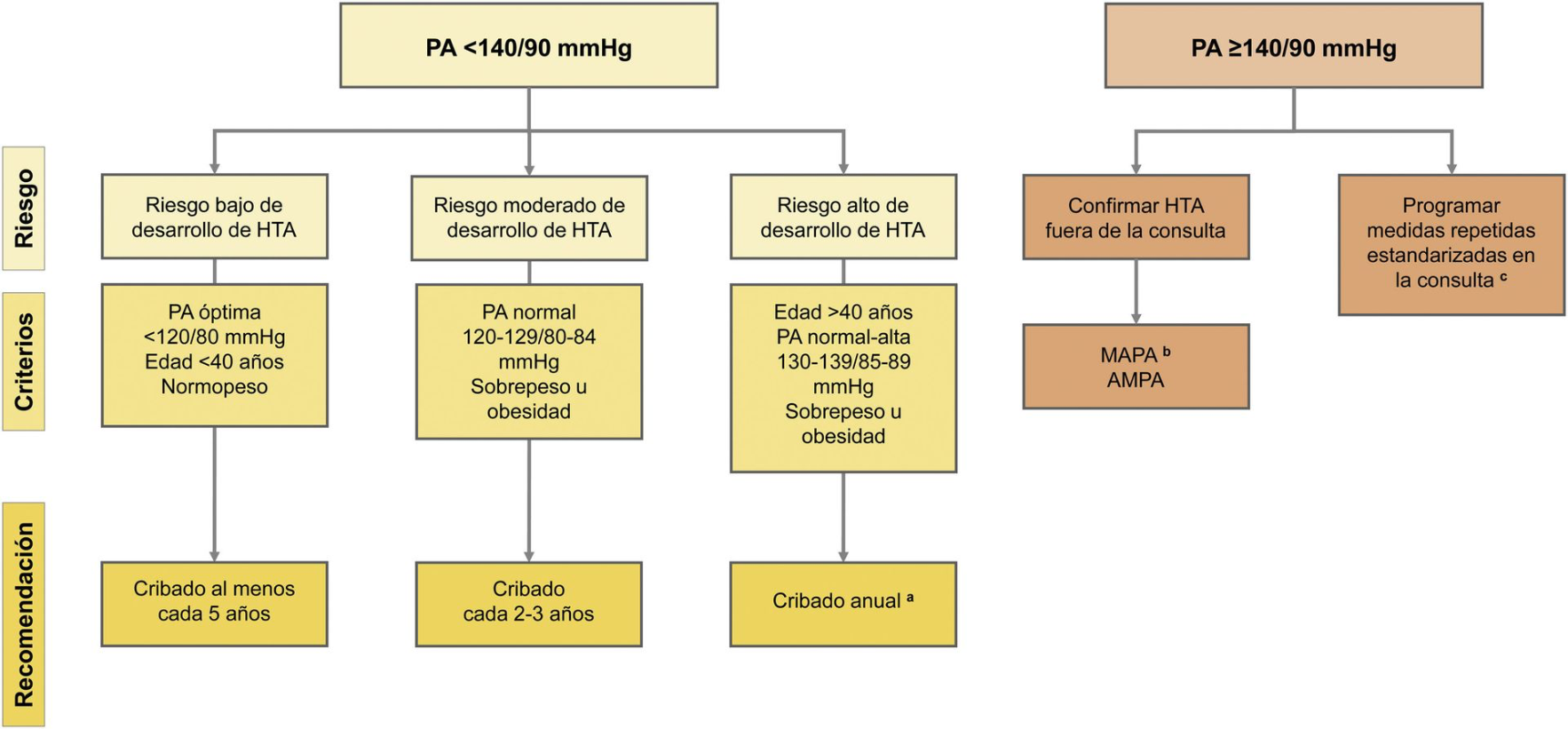
Clasificación de la hipertensión (Guías más actualizadas)
Según las Guías de la Sociedad Europea de Cardiología (ESC 2024)
Las nuevas guías introducen un enfoque más preventivo, reconociendo que el riesgo cardiovascular es progresivo y no solo depende de tener o no hipertensión.
Clasificación actual:
| Categoría | Presión Sistólica (mmHg) | Presión Diastólica (mmHg) |
|---|---|---|
| Presión no elevada | <120 | <70 |
| Presión arterial elevada | 120–139 | 70–89 |
| Hipertensión arterial | ≥140 | ≥90 |
La hipertensión se define a partir de valores ≥140/90 mmHg.
La categoría “presión arterial elevada” es una novedad importante, ya que identifica pacientes en riesgo antes de desarrollar hipertensión.
Comparación con guías americanas (AHA/ACC)
Las guías americanas son más estrictas y clasifican la hipertensión desde valores más bajos:
- Etapa 1: 130–139 / 80–89 mmHg
- Etapa 2: ≥140 / ≥90 mmHg
Esto demuestra una tendencia global hacia el diagnóstico precoz y la prevención temprana.
Factores de riesgo
La hipertensión puede desarrollarse por múltiples causas:
Factores modificables
- Dieta alta en sal
- Sedentarismo
- Obesidad
- Consumo de alcohol y tabaco
- Estrés crónico
Factores no modificables
- Edad
- Genética
- Sexo
- Enfermedades previas
Síntomas de la hipertensión
En la mayoría de los casos, la hipertensión no presenta síntomas evidentes, lo que dificulta su detección.
Cuando aparecen, pueden incluir:
- Dolor de cabeza
- Mareos
- Visión borrosa
- Palpitaciones
- Fatiga
Sin embargo, muchas personas pueden estar hipertensas sin saberlo.
Diagnóstico
El diagnóstico se basa en la medición repetida de la presión arterial:
- En consulta médica
- Monitoreo ambulatorio (MAPA)
- Medición en casa
Las guías actuales recomiendan confirmar el diagnóstico con múltiples mediciones para mayor precisión.
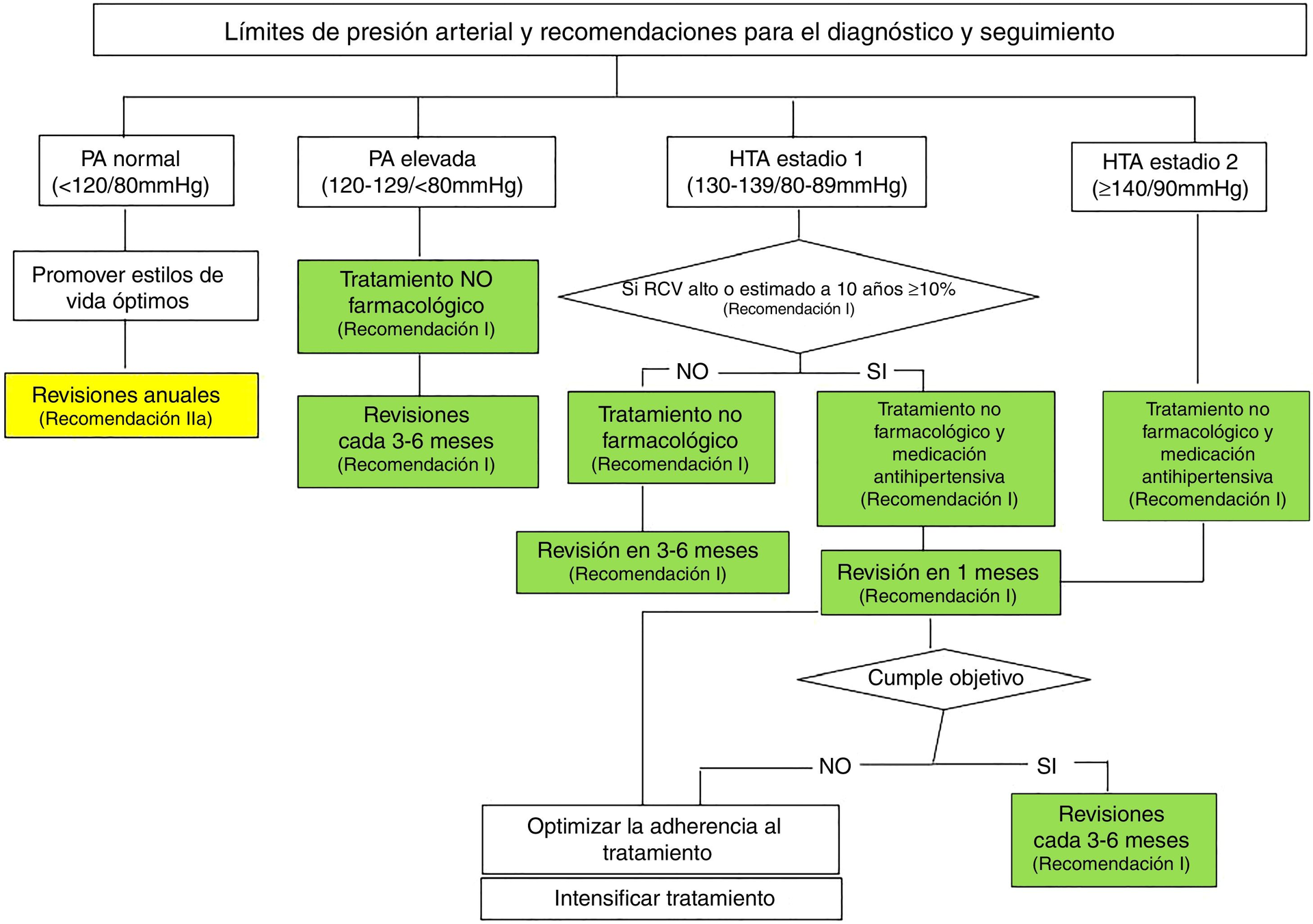
Tratamiento de la hipertensión
El tratamiento tiene como objetivo reducir el riesgo cardiovascular, no solo bajar la presión.
1. Cambios en el estilo de vida
- Reducir el consumo de sal
- Mantener una dieta saludable
- Realizar actividad física regular
- Controlar el peso
- Evitar alcohol y tabaco
2. Tratamiento farmacológico
Se indica cuando:
- La presión es ≥140/90 mmHg
- Existe alto riesgo cardiovascular
Incluye medicamentos como:
- Diuréticos
- IECA / ARA II
- Bloqueadores de calcio
Objetivos de tratamiento
Las guías ESC 2024 recomiendan:
- Mantener la presión sistólica entre 120–129 mmHg, si es tolerado
Complicaciones de la hipertensión
Si no se controla, puede provocar:
- Enfermedad cardiovascular
- Accidente cerebrovascular
- Insuficiencia renal
- Retinopatía
- Daño vascular
Escenarios clínicos especiales
1 Hipertensión arterial resistente
Se define como presión arterial ≥130/80 mmHg pese al uso de ≥3 fármacos de distintas clases (incluido un diurético) a dosis óptimas, o cuando se requiere ≥4 agentes para alcanzar el control. La guía 2025 recomienda:
- Revisar adherencia terapéutica.
- Descartar pseudorresistencia (mala técnica de medición, dispositivos no validados).
- Identificar fármacos interferentes (AINEs, anticonceptivos orales, descongestionantes).
- Evaluar causas secundarias (ej. hiperaldosteronismo primario, apnea obstructiva del sueño).
En el ensayo PATHWAY-2, la adición de espironolactona en pacientes con hipertensión resistente produjo una reducción de presión sistólica de –8.7 mmHg vs placebo. Se estima un NNT de 12 para lograr control adecuado a 12 semanas.
2 Hipertensión en el embarazo
La guía recomienda iniciar tratamiento en embarazadas con presión arterial sistólica ≥160 mmHg o diastólica ≥110 mmHg, y considerar antihipertensivos seguros (labetalol, nifedipino de liberación prolongada, metildopa). Para la prevención de preeclampsia, se aconseja aspirina en dosis baja (81 mg/día) desde la semana 12 en mujeres con factores de riesgo. Se introduce el uso de biomarcadores angiogénicos (sFlt-1/PlGF) para mejorar la predicción y diagnóstico temprano de preeclampsia.
3 Emergencias hipertensivas
Definidas como elevación severa de presión arterial (≥180/120 mmHg) con daño agudo a órgano diana: corazón, cerebro, riñón, retina o grandes vasos. El manejo recomendado consiste en reducir la presión arterial sistólica no más del 25% en la primera hora, evitando descensos bruscos que comprometan la perfusión. En disección aórtica, el objetivo inmediato es <120 mmHg. En hemorragia intracerebral, se aconseja reducir a 130–140 mmHg basados en estudios como INTERACT3.
Los fármacos intravenosos de elección incluyen: clevidipina, nicardipina y labetalol. El tratamiento debe realizarse en unidades de cuidados intensivos con monitorización continua.
4 Hipertensión y comorbilidades crónicas
- Enfermedad renal crónica: se recomienda objetivo <130 mmHg, con preferencia por IECA o ARA-II en pacientes con albuminuria.
- Diabetes mellitus: meta <130/80 mmHg, favoreciendo IECA/ARA-II.
- Prevención de deterioro cognitivo: evidencia del ensayo SPRINT-MIND sugiere que control intensivo (<120 mmHg) reduce progresión de deterioro cognitivo leve.
- Enfermedad arterial periférica y accidente cerebrovascular: objetivo <130/80 mmHg, priorizando tiazidas e IECA/ARA-II.
Comparación con guías previas y europeas
1 Umbrales diagnósticos
- AHA/ACC 2017 y 2025: diagnóstico a partir de 130/80 mmHg.
- ESH 2023 y ESC 2024: diagnóstico desde 140/90 mmHg.
La decisión americana responde a datos poblacionales (NHANES) que muestran que la prevalencia de HTA aumenta al 46.7% con el umbral más bajo, permitiendo intervenciones precoces.
2 Objetivos terapéuticos
- AHA/ACC 2025: <130/80 mmHg para la mayoría, <120 mmHg en alto riesgo.
- AHA/ACC 2017: <130/80 mmHg como meta general, pero sin énfasis en <120.
- ESH/ESC: más conservadores, generalmente <140/90 mmHg, con <130/80 en casos seleccionados.
3 Estrategias farmacológicas
- AHA/ACC 2017: recomendaba iniciar con monoterapia en algunos casos.
- AHA/ACC 2025: prioriza combinaciones desde inicio, en formato de píldora única.
- ESH/ESC: recomiendan monoterapia en estadio 1 y combinaciones en estadio 2.
4 Innovaciones terapéuticas
- AHA/ACC 2025: incluye GLP-1, SGLT2, denervación renal y sustitutos de sal con potasio.
- ESH/ESC: aún no los incorporan formalmente en sus recomendaciones.
5 Filosofía de manejo
Las guías americanas optan por un enfoque más agresivo y personalizado, con metas estrictas y adopción temprana de terapias innovadoras, en contraste con el perfil más conservador europeo.
Evidencia que sustenta las recomendaciones
Ensayos clave
- SPRINT (n=9.361): control intensivo <120 mmHg redujo eventos cardiovasculares mayores (HR 0.75; IC 95% 0.64–0.89). NNT: 61 a 3,3 años.
- SURMOUNT-1 (n=2.539): semaglutida redujo peso corporal –14.9% y presión sistólica –6.2 mmHg frente a placebo.
- STEP 8 (n=338): tirzepatida redujo –15.3% peso y –8.1 mmHg de presión sistólica.
- RADIANCE-HTN TRIO (n=136): denervación renal redujo PAS –8 mmHg vs –3 mmHg placebo; diferencia –5.8 mmHg (p<0.05).
- SPYRAL HTN-OFF MED (n=80): reducción significativa de PA en 3 meses, confirmando beneficio sostenido.
- INTERACT3 (n=7.005): en hemorragia intracerebral, control intensivo a 130–140 mmHg redujo mortalidad y discapacidad con NNT=38.
- Estudio chino de sustitutos de sal (n=20.995): reemplazo parcial de sodio por potasio redujo eventos cerebrovasculares (HR 0.86; IC 95% 0.77–0.96).
La guía AHA/ACC 2025 representa un avance paradigmático en el abordaje de la hipertensión. Sus principales aportes incluyen:
- Diagnóstico más precoz con énfasis en ABPM/HBPM.
- Objetivos más estrictos de presión arterial basados en ensayos sólidos.
- Priorización de terapias combinadas y uso de fármacos innovadores.
- Manejo específico en escenarios especiales como embarazo, hipertensión resistente y emergencias.
- Diferencias notables respecto a guías europeas, con un enfoque más agresivo y personalizado.
Prevención de la hipertensión
La prevención es clave y se basa en hábitos saludables:
- Alimentación balanceada
- Ejercicio regular
- Reducción del estrés
- Control médico periódico
- Evitar el consumo excesivo de sal
Importancia del monitoreo y equipos médicos
El control de la presión arterial requiere herramientas adecuadas como:
- Tensiómetros
- Monitores digitales
- Equipos clínicos certificados
En SAHEZ MEDIC, promovemos el uso de equipos confiables para un monitoreo preciso y seguro.
Conclusión
La Hipertensión arterial es una enfermedad silenciosa pero altamente peligrosa. Su control depende de la detección temprana, el seguimiento constante y el compromiso del paciente.
Las nuevas guías internacionales refuerzan la importancia de actuar antes de que la enfermedad avance, destacando que incluso niveles “elevados” ya representan un riesgo.
Invertir en prevención, educación y control es clave para proteger la salud y mejorar la calidad de vida.